克罗恩病与肠结核鉴别诊断
克罗恩病(CD)与肠结核(ITB)都是肠道慢性肉芽肿性疾病,具有极其相似的临床、内镜、影像及病理表现,目前有助于两病鉴别的特异指标,如肠黏膜抗酸杆菌染色阳性或干酪样坏死性上皮肉芽肿仅在极少ITB患者中可见,这导致疾病的鉴别诊断极其困难,且误诊率高。此外,由于两病的治疗方法完全不同,用于CD的治疗方案常会使ITB病情加重,甚至引起结核播散,再加之我国为结核病高流行区域,因此对两病的鉴别有着重要的临床和现实意义。
中山大学附属第一医院消化科 何瑶 陈芳 曾志荣
病历摘要
患者女性,28岁,因反复下肢浮肿10年余,腹痛、腹泻8年余,加重1年余入院。
患者10年来曾多次接受肠镜检查及肠道病理活检,均诊断为“肠结核”,并接受两次抗结核治疗。但治疗后病情多次反复,症状未见明显缓解。2013年12月10日患者至广州中山大学附属第一医院就诊,考虑克罗恩病,低蛋白血症,予甲泼尼龙、硫唑嘌呤治疗。目前患者腹痛稍缓解,腹泻、双下肢水肿明显缓解。
诊治经过
诊治经过第1次抗结核治疗
患者10余年前无明显诱因出现双下肢浮肿;8年前起无明显诱因出现腹痛、腹泻,多为脐周及右下腹隐痛,便后稍缓解,排黄色稀便,1~3次/天,量不多,均未予重视及诊治。
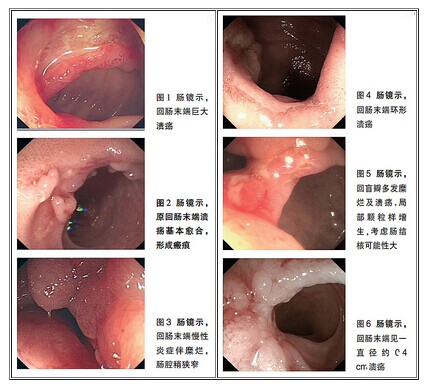
7年前起腹痛、腹泻、双下肢浮肿加重,肠镜检查示,回肠末端巨大溃疡(图1),病理检查示,回肠末端黏膜非特异性炎症。诊断为肠结核,予异烟肼、利福平、乙胺丁醇、链霉素四联抗结核治疗3个月。患者腹泻稍好转,排黄色成形软便,1~2次/天,但仍有腹痛、双下肢浮肿,后因出现唇周麻木感,自行停服抗结核药。
6年前复查肠镜示,原回肠末端溃疡基本愈合,形成瘢痕(图2)。
第2次抗结核治疗
5年前,患者双下肢浮肿加重,并出现颜面浮肿。复查肠镜示:回肠末端慢性炎症伴糜烂、肠腔稍狭窄(图3)。病理示:回肠末端慢性炎症伴急性炎症反应。诊断为肠结核、低蛋白血症,仅予支持对症处理。
4年前复查肠镜示:①回肠末端环形溃疡(图4);②直肠、结肠慢性炎症伴糜烂。予正规抗结核治疗2年余。治疗期间大便基本正常,每日解黄色成形大便1次。反复腹痛,双下肢浮肿无好转。
支持对症治疗
1年余前,患者腹痛、腹泻再发并加重,排黄色稀便5~10次/天,带黏液,双下肢浮肿亦加重。复查肠镜示:回盲瓣多发糜烂及溃疡,局部颗粒样增生,考虑肠结核可能性大(图5)。病理示:回盲部黏膜非特异性炎症。予以抗炎、营养支持及对症治疗后,患者无明显好转。
拟诊克罗恩病治疗
患者于2013年12月10日至广州中山大学附属第一医院就诊。检查血常规:红细胞(RBC)3.31×1012/L、血红蛋白(Hb)82g/L、血小板(PLT)428×109/L。便常规:血红蛋白(+)。尿常规:尿酮体(++++)。基础生化:总蛋白32.8g/L、白蛋白10.4g/L、血钙1.70mmol/L、血糖2.1mmol/L。C-反应蛋白158mg/L,超敏C-反应蛋白14.67mg/L,血沉13mm/h。消化系统肿瘤标志物(糖蛋白抗原125)736.30U/ml。结核菌素(PPD)试验(+),T细胞斑点试验(T-spot)(+)。出凝血常规、大便涂片、系统性红斑狼疮(SLE)五项、风湿病系列、肝炎系列、胸片均未见异常。
腹腔超声造影示,腹腔多节段肠壁增厚,并右中腹小肠肠道狭窄(肠梗阻),狭窄性质考虑炎症与纤维混合型;狭窄小肠微瘘管形成,未见明显脓腔;慢性腹膜炎;肠旁淋巴结肿大,反应性;腹水,少量。
双下肢血管超声,双下肢动脉血流通畅,未见明显狭窄及闭塞。双下肢深静脉主干血流通畅,瓣膜功能良好,未见血栓形成。双大隐静脉通畅,根部未见扩张。双小腿未见明显扩张交通静脉。
肠镜(图6)示,回肠末端见一直径约0.4cm溃疡,乙状结肠、直肠部分肠腔黏膜红肿,颗粒状。病理示,回肠末端黏膜慢性活动性炎症伴溃疡形成,回盲瓣、乙状结肠、直肠黏膜慢性炎症。
下腹部磁共振(MR)平扫+增强示:第3~6组部分小肠肠壁明显增厚并邻近肠管扩张、憩室形成,考虑炎症性病变,克罗恩病可能性大。
诊断为:①克罗恩病(回结肠型狭窄型中度活动期);②低蛋白血症。
治疗方案为:2013年12月20日至2014年1月14日,予甲泼尼龙24mg,qm;2014年1月15日至目前,予硫唑嘌呤50mg,qd,甲泼尼龙每2周减量4mg至停用。患者目前情况
腹痛稍缓解,腹泻、双下肢水肿明显缓解。2014年3月11日的血常规示,RBC5.04×1012/L、Hb129g/L、PLT573×109/L;基础生化:总蛋白59.8g/L、白蛋白35.3g/L。
克罗恩病与肠结核鉴别诊断经验及体会
由于目前缺乏对肠结核(ITB)与克罗恩病(CD)鉴别诊断特异性及敏感性均高的单项检查,因此对两病的最终诊断常常是基于对临床、内镜、实验室检查、影像学及病理等辅助检查的综合分析及对治疗的反应而决定。
肛周病变与病史
肛周病变(肛周脓肿、肛瘘、肛裂、皮赘等)是CD较为常见的并发症;而肠外活动性结核则是支持ITB诊断的强有力依据。因此,在病史询问及体格检查过程中应详细了解患者有无该方面的病史,并须常规行肛周检查。
内镜下病变特征与病理结果
纵形溃疡及铺路石样外观是CD的典型内镜征象,而环形溃疡是ITB的典型内镜特征。因此,准确掌握这三种内镜特征,对作出正确诊断有重要意义。
纵行溃疡指溃疡沿肠管纵向伸延,长度≥4cm,边界较清楚;铺路石样外观指病变从肠黏膜下隆起呈鹅卵石状,多个成纵行排列,连接较紧密;环形溃疡指溃疡横向伸延,环绕肠腔1/2周以上,溃疡边缘多不规则,分界不清,常为多个并常有融合,应与单个巨大溃疡鉴别。
其次,通过内镜检查可以判断受累肠道的节段数量。一般若病变累及4个或4个以上的肠段,则多提示为CD。
此病例数次内镜下病变(图1~图6)均未达到“环形溃疡”或“纵行溃疡”的标准,因此从内镜下尚无法对该患者的肠道病变作出具有倾向性的判断。
CD与ITB的病理结果通常均回报为“慢性非特异性炎症”。在此病例中,其4次病理结果也均是如此。
若病理报告能够提示炎症浸润的深度、肉芽肿及其大小或部位、淋巴管扩张、裂隙样溃疡、神经节细胞增生等特异性的病理征象,则可为两病的鉴别提供一定的价值。
影像学检查
小肠CT成像/小肠磁共振成像(CTE/MRE)或腹部B超(包括超声造影)所识别的小肠内病变特征及范围,对两病鉴别有重要意义。如梳状征、靶征、瘘管/脓肿、近端回肠以上受累等提示CD的可能;淋巴结环形强化则提示ITB的可能等。
在此患者既往诊治过程中,均未行腹部CTE/MRE检查,而腹部超声造影及磁共振成像(MRI)检查则发现小肠多节段受累及小肠微瘘管等征象,为最后CD的诊断提供了重要依据。
诊断性抗结核疗效的正确评价
通常对怀疑ITB的患者行诊断性抗结核治疗后的疗效评估需综合考虑其症状、内镜下病变的改善情况,尤其是内镜下病变是否好转。
评估第1个时间点约在治疗后3个月,如治疗后内镜下病变明显好转,则高度提示ITB,但患者仍须完成6~9个月抗结核治疗,而后再随访1年左右,如病变未再复发才能最终确诊ITB。
该病例在抗结核治疗3个月后虽症状有所改善,但未复查肠镜,因此缺失了重要的诊断依据。而第2次正规抗结核治疗长达2年半,治疗结束后依然未复查肠镜,故仍无法确诊ITB。而正规抗结核治疗完成后,疾病仍再次复发,此时高度提示CD。
T细胞斑点试验(T-spot)
T-spot对两病鉴别有较高的敏感性和特异性,阴性对排除ITB准确性极高,但阳性对ITB的诊断准确性较低。因此,患者虽T-spot阳性,且曾接受2年余的正规抗结核治疗,疾病仍再次复发,故不考虑ITB诊断。
■点评
回顾此病例的诊治过程,可见单项指标对两病的鉴别诊断价值极为有限,联合多种手段、综合分析多项指标是鉴别二者的可靠方法。如能效仿某些疾病谱广、鉴别诊断困难的疾病(系统性红斑狼疮、自身免疫性肝炎等),建立一个评分系统,将为临床上鉴别诊断两病提供更为客观的依据。
- 上一篇:单纯疱疹病毒会“绕开”免疫系统 2014/6/6
- 下一篇:嗜肺军团菌LP1株MompS抗原表位的预测与验证 2014/6/6
